Jedną z najczęstszych dolegliwości stóp u kobiet są tzw. haluksy. Pojawiają się dyskretnie. Najpierw powstaje niewielka krzywizna, z czasem deformacja się pogłębia, aż wreszcie przychodzi ból.
Paluch koślawy, potocznie zwany haluksem, jest to schorzenie polegające na zmianie ustawienia palucha poprzez odchylenie jego osi w stronę palca drugiego. Początkowo deformacja jest mało widoczna i nie boli. Jednak z czasem pojawia się stan zapalny, zaczerwienienie, pieczenie oraz ból.
„Kobiety częściej cierpią z powodu haluksów. Dlaczego? Mamy bardziej rozciągliwą tkankę łączną, z której zbudowane są ścięgna, więzadła i torebki stawowe. Dodatkowo rozluźnia się ona z wiekiem, czemu sprzyjają zmiany hormonalne” – wyjaśnia dr n. med. Joanna Stodolna-Tukendorf, fizjoterapeuta i ortopodolog z FootMedica Kliniki Zdrowej Stopy.
Pogłębiające się zniekształcenie zmienia pracę stopy: nierównomiernie rozkłada się ciężar ciała, paluch przestaje być mocnym punktem podparcia w czasie chodu, pogarsza się wytrzymałość struktur, które stabilizują stopę, mięśnie stają się słabsze, a nadmiernemu przeciążeniu ulega wewnętrzna krawędź stopy.
Jestem skazana na haluksy! Na pewno?
Wiele osób uważa, że dziedziczymy paluch koślawy. Miała babcia, miała mama, więc mnie też czeka operacja. Nie jest to do końca prawda. Dziedziczymy predyspozycje do powstawania haluksów. Wrodzone skłonności sprzyjające ich powstawaniu to np. stopa Mortona, stopa pronacyjna (rotująca nadmiernie do wewnątrz) czy hipermobilność, czyli nadmierna ruchomość stawów.
Powiedz haluksom: STOP!
Czekanie na pojawienie się bólu nie jest dobrą decyzją. Gdy wiemy, że mamy skłonność do powstawania haluksów, a po długim chodzeniu na szpilkach zaczyna dokuczać delikatny dyskomfort, jest to sygnał, że najwyższa pora pochylić się nad swoimi stopami. Jak sobie pomóc i od czego zacząć?
Krok 1: Badanie stóp
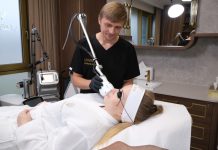
Jak wiemy, lepiej zapobiegać niż leczyć, dlatego udajmy się do ortopodologa lub fizjoterapeuty, aby profesjonalnie zbadać stopy. Na podstawie badania specjalista stwierdzi w jak zaawansowanym stadium jest deformacja, znajdzie przyczynę schorzenia.
Badanie stóp składa się z kilku etapów. Za pomocą specjalistycznych urządzeń diagnostycznych, takich jak podoskop, podobaroskop, plantograf czy w trakcie badania manulanego, specjalista może sprawdzić m.in. którą stopę i jaką jej część mocniej obciążamy, jak wygląda podeszwowa strona stóp, jaka jest ruchomość stawów, napięcie mięśni i skrzywienie palucha.
Na tej podstawie fizjoterapeuta jest w stanie zalecić odpowiednią terapię, która może opóźnić, a nawet zatrzymać postęp deformacji stopy.
Krok 2: Profilaktyka stóp
Nie bez znaczenia jest obuwie noszone każdego dnia. Nieodpowiednie, takie jak buty na wysokim obcasie lub z wąskim noskiem, nasilają dolegliwości i przyspieszają postęp deformacji. Stopa w bucie na wysokim obcasie ustawia się w zgięciu podeszwowym, co prowadzi do nadmiernego obciążenia przodostopia. Dla przykładu, obcas o wysokości 7,5 cm zwiększa obciążenie przodostopia aż o 76% w stosunku do normalnego ułożenia stopy! Z kolei pantofle z wąskimi noskami wymuszają nieprawidłowe ustawienie dużego palca i blokują mięsień odciągający go na zewnątrz.
Co jeśli szpilki są stałym elementem dress-codu? Warto pomyśleć o ultra cienkiej indywidualnej wkładce do butów na obcasie i do balerin. Jest to kompromis pomiędzy tym, w jakich butach pacjentka musi chodzić, a tym co chce osiągnąć poprzez korektę. Taka wkładka nie stanowi pełnej korekty, ale wychodzimy z założenia, że lepsza jest 50-70% korekty stosowanej każdego dnia, niż 100% tylko w weekendy.
Niewskazane są także klapki japonki. Wkładanie czegokolwiek między palce sprawia, że odruchowo je zaciskamy. W ten sposób wzmacniamy mięsień, który ciągnie paluch do wewnątrz, pogłębiając deformację.
Krok 3: Terapia
Obecnie mamy wachlarz nieinwazyjnych możliwości w terapii stóp, w tym palucha koślawego. Możemy zdecydować się na kinesiotaping, terapię manualną lub wkładki ortopedyczne. Łączenie tych metod przyniesie najlepsze efekty.
- Kinesiotaping
Jest to metoda terapeutyczna opracowana przez Japończyków. Polega na oklejaniu skóry specjalnymi taśmami w określony sposób, dlatego też na początku powinien pomóc fizjoterapeuta. Taśmy unoszą tkankę podskórną w taki sposób, że umożliwiają swobodny przepływ krwi i limfy, co zmniejsza ból i przyspiesza regenerację. W zależności od potrzeby i sposobu oklejenia zmniejszają lub zwiększają napięcie wybranych mięśni.
Elastyczne taśmy utrzymują palucha w jego prawidłowej osi i stymulują do pracy mięśnie odpowiedzialne za jego odwodzenie. Muszą być jednak odpowiednio założone. W tape’ach można chodzić przez cały dzień, a także uprawiać w nich sport.
- Terapia funkcjonalna
Terapia funkcjonalna palucha koślawego łączy w sobie elementy wielu metod terapeutycznych. Najistotniejszy jest jednak fakt, że terapia nie skupia się wyłącznie na stopie, a opiera się na analizie całego narządu ruchu. Terapia funkcjonalna koślawości paluchów polega na systematycznych indywidualnych sesjach terapeutycznych połączonych z pracą pacjenta w domu według uzyskanych zaleceń.
- Indywidualne wkładki ortopedyczne
Indywidualne wkładki korygujące są niepowtarzalne, specjalnie robione na zamówienie dla każdej ze stóp. Uwzględniają typ obuwia, w jakim zostanie umieszczona, a także rodzaj podejmowanej w nich aktywności. Zaprojektowane i wykonane na podstawie kompleksowego badania wkładki korygujące odciążają, zwiększają amortyzację, wyrównują rozkład nacisku na stopę i stymulują je do prawidłowej pracy.
Co więcej wkładki takie są termoformowalne, co oznacza, że w przypadku poprawy czy wszelkich zmian, specjalista może je uformować na nowo. Dodatkowo taka wkładka posiada powłokę pokrytą nanocząsteczkami srebra, która przeciwdziała rozwojowi drobnoustrojów. Ich codzienne noszenie, w połączeniu z systematycznym wykonywaniem ćwiczeń zaleconych przez fizjoterapeutę, może uchronić przed koniecznością przeprowadzenia operacji.
Stopy noszą nas przez całe życie, pracują nawet wtedy, gdy my jesteśmy na wakacjach. Dlatego tak ważna jest profilaktyka i systematyczna kontrola. Obecnie są programy terapeutyczne uwzględniające duże deformacje stóp, jak i te, dopiero postępujące, w przypadku których warto rozpocząć pracę nad zatrzymaniem koślawości na wczesnym etapie.
Gimnastyka stóp
Wzmacnianie mięśni odwodziciela palucha
- Usiądź na brzegu krzesła.
- Kolana i stopy ustaw na szerokości bioder. Stopy ustaw równolegle do siebie. Oprzyj łokcie na kolanach.
- Rozszerz palce bez podnoszenia ich do góry.
- Utrzymaj to napięcie przez 15 sek i powtórz ćwiczenie 10 razy.
Trójpunktowe podparcie stopy
- Ćwicz w pozycji siedzącej lub stojącej.
- Przyciśnij stopę do podłoża kładąc największy nacisk na piętę, pierwszy i piąty palec.
- Jednocześnie spróbuj unieść tzw. łuk podłużny (wgłębienie na wewnętrznej krawędzi stopy).
- Utrzymaj pozycję przez kilka sekund i powtórz 10 razy.

dr n. med. Joanna Stodolna – Tukendorf
Fizjoterapeuta i ortopodolog w FootMedica Kliniki Zdrowej Stopy, trener i szkoleniowiec z diagnostyki, terapii i zaopatrzenia ortotycznego w Pro Pedis.